Un año de abandono a la atención COVID-19
22 min. de lectura
La falta de insumos y la precariedad de un sistema de salud pública abandonado por años, han sido el escenario en el que se ha librado la vida de los contagiados con Covid-19 y quienes les han atendido. Este es un resumen de lo que han sido los últimos catorce meses para el personal médico del sistema de salud público.
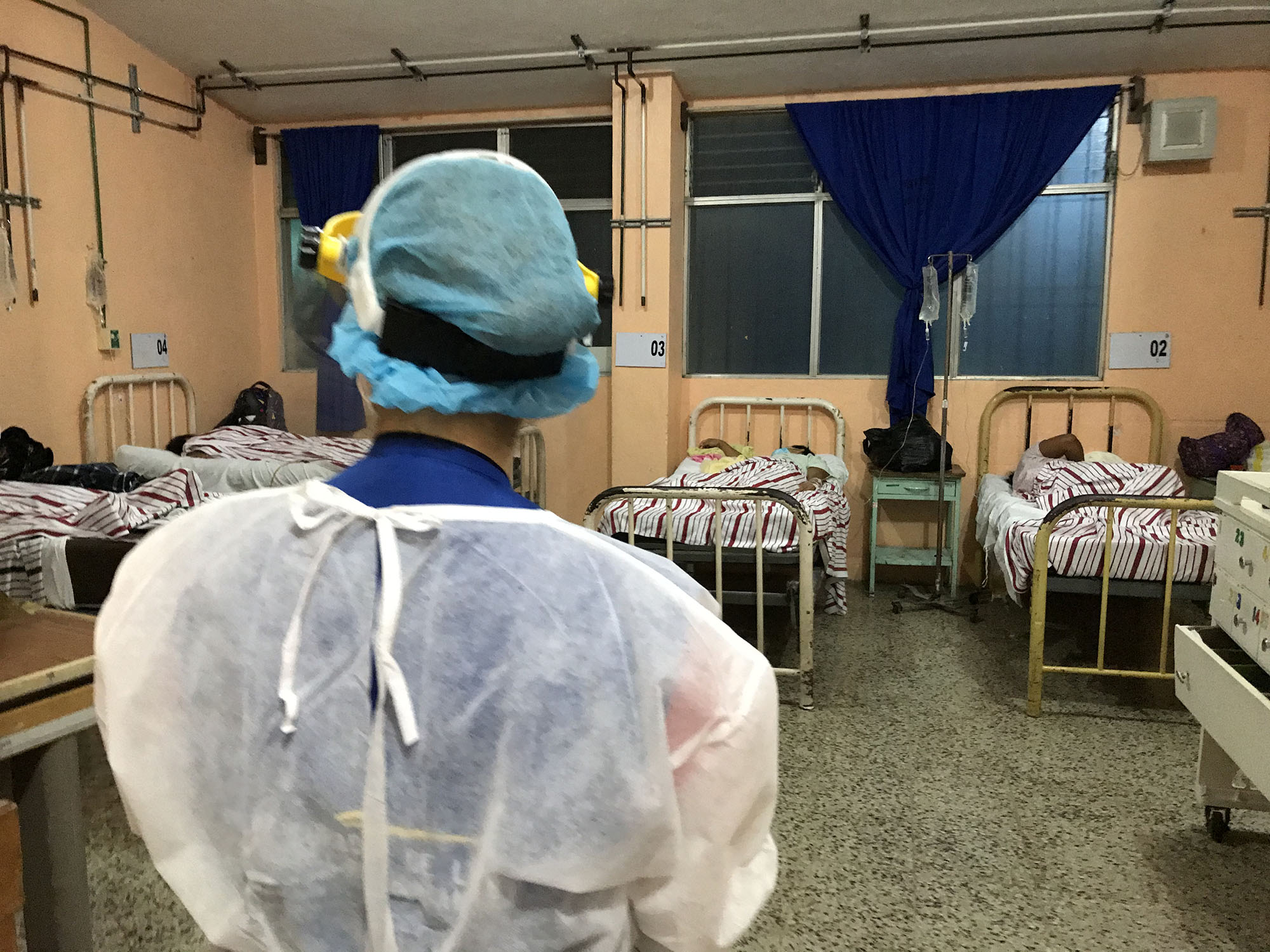
El departamento de Zacapa, en el oriente de Guatemala, se caracteriza por ser una de las áreas más calurosas del país, con temperaturas ambiente que oscilan entre los 25°C y los 30°C. Calor que puede llegar a superar los 50°C con el equipo de protección personal(EPP) puesto. Sin oportunidad de poner aire acondicionado -por la naturaleza del virus-, sin insumos ni espacio por la precariedad del sistema de salud, y con poco personal, los y las médicos junto al equipo de terapia y enfermería han trabajado sin parar ante la pandemia ocasionada por el nuevo coronavirus, Sars-Cov-2.
“Recuerdo muy claramente el 13 de marzo de 2020, porque ese día es mi cumpleaños”, explica de primeras Ariel Barrios, médico internista del Hospital Regional de Zacapa, en referencia al día en que el presidente hizo público el primer contagio de coronavirus. Pero también, continúa, el 4 de abril, cuando llegó el primer paciente positivo al Hospital de Zacapa. Desde ese día, cuenta, los ingresos de pacientes aumentaron de forma exponencial.
“Tuvimos que comenzar a habilitar áreas contaminadas -o áreas COVID-, que resultaban hostiles para nosotros: con 18 pacientes dentro del área en estados críticos, mientras usábamos equipo de protección personal con una temperatura ambiente de 40° -y dentro del traje de 50°- por seis horas seguidas, sin tomar agua ni poder ir al baño”, detalla Barrios.
En estos catorce meses de pandemia, en los que la precariedad y el abandono del sistema de salud han sido la constante, el equipo de salud en primera línea -compuestos por médicos, enfermería y limpieza- ha debido de sortear la falta de insumos de calidad, de personal capacitado, la ausencia de protocolos y vacunas, y el incumpliento de pagos y honorarios, sobretodo al inicio de la emergencia.
“Lo que hacen es evidenciar el desprecio, porque esa es la palabra, con que el Ministerio de Salud está tratando al recurso humano”, describe Zulma Calderón, Defensora de la salud de la Procuraduría de los Derechos Humanos (PDH) y médica de profesión.

Sin insumos ni protocolos: la precariedad en las áreas COVID de los hospitales
“Tuvimos que ir armando el área de COVID hasta tener lo mínimo necesario para atender un caso crítico o grave. Porque, aunque hay un Hospital temporal en Zacapa, todo el tiempo ha sido una fachada. Por un año no se logró que funcionara para atender a pacientes graves, solo casos leves o moderados. Ahora acaban de llegar dos buenos especialistas, pero se pasaron al Regional porque en el Temporal no cuentan con el equipo ni las instalaciones necesarias, ahí tenían un centro comercial”, expone Ariel Barrios, médico del Hospital Regional de Zacapa.
El hospital temporal de Zacapa, ubicado en las instalaciones de un centro comercial fue uno de los cinco centros hospitalarios habilitados durante la pandemia. Junto a este se acondicionaron espacios en el Parque de la Industria en Ciudad de Guatemala, en Quetzaltenango, en Petén y en Escuintla, pero estos no se han logrado equipar.
Con el desarrollo de la pandemia, a través de las constantes denuncias de médicos y pacientes, así como de las supervisiones realizadas por la Defensoría de Salud, se hizo evidente el fracaso de la implementación de estos hospitales. Ante esta situación, los hospitales nacionales de referencia, regionales y distritales, se vieron en la necesidad de habilitar servicios COVID-19, exponiéndose así a un doble reto: dar continuidad a la atención de las enfermedades habituales y brindar la atención especializada para pacientes con SARS-CoV-2, con altas posibilidades de contagiar.
Una situación extraordinaria, según explica Maryandre Posadas, pediatra del área COVID-19 del Hospital Roosevelt:
“Nosotros en febrero nos pusimos a coordinar cómo iban a ser los búnkers -o áreas COVID- de pediatría y de medicina interna. Aunque esperábamos ingenuamente que el Hospital Roosevelt lo blindaran, gestionamos los búnkers y las rutas de manejo de los pacientes. El Hospital de Villa Nueva ya no se dio a basto, y comenzamos a recibir más y más casos al punto de tener que habilitar más áreas no diseñadas para COVID. Por ejemplo, la mitad de mi servicio -el área de shock de pediatría- se convirtió en intensivo COVID, cuando no se diseñó para eso. Yo no soy intensivista y, aunque me puedo encargar de las ventilaciones, esa no es mi especialización. Llevamos mucha angustia”, expresa la doctora Posadas
En este punto coincide Carlos Vásquez, médico residente -prefirió no especificar el lugar-: “Al principio veíamos con cierta ilusión que no íbamos a tener hospitales mixtos. Pero mientras avanzó la pandemia nos dimos cuenta de lo obvio: comenzaron a llegar pacientes al hospital, el equipo de protección escaseaba, no contrataron más personal para atender esas áreas de covid y nos tocó a nosotros los residentes -al menos en el hospital que yo estuve-.”
Desde el Congreso, la diputada del Movimiento Semilla y exministra de salud, Lucrecia Hernández, ha tenido acercamientos con el personal de salud al inicio de la pandemia y en distintas ocasiones, y la historia se repite.
“De las primeras quejas que recibimos fue que los residentes tuvieron que crear protocolos de atención. No estaba establecido cuáles serían los quirófanos para pacientes COVID, cuáles serían los pasillos, etc. Ellos armaron áreas pero hizo falta guía para el manejo de pacientes COVID, cómo atender a una mujer embarazada en trabajo de parto en la ginecología, que resulte contagiada”.
Los testimonios del personal del sistema de salud alrededor del equipo, apoyo e insumos con los que contaban en los primeros meses de la pandemia, se recopilaron en un formulario de la bancada Semilla que evidencia la precariedad del sistema. Y la diputada Hernández dice que esta es una problemática que tiende a repetirse con cada ola de contagios.

Falta de materiales e insumos de calidad
“Lo más desastroso que he visto yo es lo que pasó en el hospital temporal de Petén”, expresa Zulma Calderón, Defensora de la Salud de la Procuraduría de Derechos Humanos (PDH) y una de las pocas personas que han recorrido todos los hospitales del país en este último año. Su equipo supervisó 18 hospitales nacionales y los cinco hospitales temporales. Este trabajo de campo le permitió escuchar de primera mano las carencias que ha enfrentado el personal de salud pública durante esta crisis. Y ser voz de estas denuncias que compartió con No-Ficción.
Calderón relata su visita a ese centro asistencial de Petén, donde encontró que el personal de salud estaba desinfectando las mascarillas en una cámara de rayos Ultravioleta (UV), instalada por el Instituto Nacional de Ciencias Forenses (INACIF) dentro de un laboratorio móvil para realizar pruebas de coronavirus. Esta es una de las denuncias que recogió la PDH por parte del personal de salud de ese hospital:
“A las 8 de la mañana, al personal que estuvo de turno la noche anterior le piden que entregue su mascarilla N95, la pasan por esa cámara UV y 15 o 20 minutos después se les devuelve para que la vuelvan a utilizar”, expone la defensora de la PDH. Al tiempo que explica que no existe evidencia de que este sea un procedimiento seguro, que garantice ese nivel de desinfección, lo que expone aún más al personal médico a posibles contagios.
El viceministro de Hospitales, Francisco Coma, cuestionado respecto de esta práctica en una entrevista a No Ficción, dijo:
— Las lámparas UV como método de desinfección son válidas y están reportadas en la literatura. Son sistemas que se utilizan mucho en sala de operaciones, en limpiezas profundas. Se utilizan también en muchos quirófanos porque están reconocidas a nivel del mundo como un mecanismo de esterilización, explica Coma.
— ¿Usted lo recomendaría viceministro?
— No, no, no, no. Yo creo que hay cosas no son recomendadas de hacer. Y no puede ser que, en determinado momento, equipo que tiene una vida media establecida –las N95 tienen una vida útil de tres turnos– se le trate de prolongar esa vida media más allá de lo recomendado, incluso sometiéndolo a procesos de esterilización.
En cuanto a otros insumos y materiales para trabajar, Zulma Calderón detalla que en sus rondas de supervisiones determinaron que alrededor de la mitad de las personas de salud recogidas en la muestra sí contaba con Equipo de Protección Personal (EPP), pero era de deficiente calidad.
“Es equipo que se rompe fácilmente: guantes que se rompen al colocárselos, lo mismo que con algunas mascarillas, zapatones de tela muy delgada, overoles de tela reutilizable pero ya rotos”, detalla la defensora de la salud. Y además asegura que en todos los servicios hace falta equipo importante como ventiladores, bombas de infusión, reactivos para pruebas y hasta medicamentos especializado. Esto se traduce en gastos para los familiares del paciente.
La falta de EPP de buena calidad y para todos, fue evidenciada con videos en el hospital de Jalapa, donde el personal de salud utilizaba bolsas de basura sobre las piernas y la cabeza para protegerse. “Hicimos público a través de nuestros videos, que el personal está utilizando bolsas de basura negras para ponerlas en las piernas. Y aparte se corta otra bolsa y se hace una capucha que se sella con esparadrapo. Yo me puse un traje de esos”, cuenta Zulma Calderón como parte de su repertorio de hallazgos.
El viceministro de hospitales Francisco Coma reconoce que “sí hubo momentos críticos en la disponibilidad de los insumos de protección personal. Y sí, en algún momento se dieron casos horribles como el del hospital de Jalapa, pero se resolvió con un sistema de contrato abierto. Esta es una garantía para contar con cantidades, precios adecuados y calidad adecuada de los insumos”.
Carlos Vásquez, médico residente, considera que el avance de la pandemia significó equipo cada vez más desgastado: “Los trajes los mandaban a esterilizar y cada vez regresaban más deshechos. Recuerdo que en un momento de esos primeros meses, alguien leyó en internet que las mascarillas podían ser imitaciones. Así que luego de usar una por tres turnos seguidos -como nos pedían- la cortamos para quitarnos la curiosidad. Adentro vimos que tenía algodón como “filtro” y no las capas que se necesitan para protegerse. La verdad, no nos sorprendió”.
Por estas razones Vásquez decidió conseguir su propio equipo, al igual que Ariel Barrios en Zacapa. Sin embargo, esa protección no fue suficiente para Carlos Vásquez y otras ocho personas de su servicio pues se contagiaron de COVID 19 en diciembre de 2020.

Pérdidas en el personal de salud
La exposición al virus ha resultado en al menos 6 mil 443 personas que trabajan en el sistema de salud contagiadas, entre médicos, enfermeros, técnicos, administrativos y personal de limpieza. Y, de esos contagios han muerto al menos 60 salubristas desde el inicio de la pandemia en Guatemala, el 13 de marzo de 2020, hasta el 12 de mayo de 2021.
Uno de estos casos es el del Dr. Ariel Helcias Barrios Gómez, médico y padre del doctor de Zacapa Ariel Barrios, quien falleció a los 57 años el 10 de marzo de este año luego de padecer la enfermedad.
“Mi papá falleció de COVID, en el área de COVID del Hospital Regional de Zacapa. Él era médico y atendía en lo privado unos 30 pacientes positivos al mes. Él debería de haber recibido su primera dosis en enero, pero no solo él, también los 12 médicos que murieron solo en marzo”, expresa Ariel Barrios.
En total, el Ministerio de Salud registra 237 mil 682 personas contagiadas y 7 mil 845 fallecidas por este nuevo virus, hasta el 12 de mayo de 2021 según el tablero de datos del COVID-19 en el país.

Falta de personal
Cuando un paciente llega críticamente enfermo de COVID-19 a un hospital o centro de salud, los médicos ya saben que están superados en número. Porque no solo se necesita el diagnóstico de un médico internista, también se deben cuidar y monitorear los otros órganos o funciones que podrían resultar afectadas. En el caso del nuevo coronavirus, las vías respiratorias reciben un impacto en la mayoría de los casos y la terapia respiratoria es una parte fundamental del tratamiento.
Sin embargo, la falta de personal de salud ha sido una constante desde el inicio de la pandemia. Tanto en los hospitales temporales como en los nacionales, la falta de terapistas respiratorios para asistir a los enfermos intubados o la de intensivistas ha sido denunciada en los diferentes centros hospitalarios.
“No tenemos suficientes terapistas respiratorios para atender a las pacientes la cantidad de veces que lo necesitan. Las pocas que hay, se multiplican, y han sido quienes nos han ayudado a sacar los casos adelante”, asegura Ariel Barrios, del Hospital Regional de Zacapa.
En los hospitales temporales de Petén, Zacapa y Santa Lucía todavía hace falta contratar entre 15 y 20 médicos, en cada uno, informa la defensora de la Salud, Zulma Calderón. “Y esto se refleja en un funcionamiento improvisado, a pesar de que llevan meses trabajando”, explica Calderón. Un hallazgo constante en la supervisión de hospitales es la falta de personal. “Todos los hospitales de la red hospitalaria, no solo los temporales, tienen un déficit de médicos”, detalla.
Según el viceministro de hospitales, Francisco Coma, la falta de personal de salud es un problema estructural que se volvió crítico con el COVID-19. Durante la pandemia, los acuerdos para establecer quiénes eran consideradas personas de riesgo, dejaron al hospital sin una parte de doctores.
“Ni siquiera es un tema de presupuesto. Es un problema de país, en donde no hay mucha gente motivada o incentivada a trabajar en temas de salud. En relación al número de médicos por cada 100 mil habitantes Guatemala sigue siendo uno de los países con uno de los indicadores más bajos”, explica Coma.
En 2016, el Banco Interamericano de Desarrollo presentó una recopilación de datos sobre el estado en el que se encuentra el sistema sanitario en Guatemala y calculó que se cuenta con aproximadamente seis mil médicos, menos de medio doctor por cada mil habitantes (El Salvador tiene 1.5; Cuba ocho). Según una investigación publicada por Asier Andrés en No-Ficción, algo más de la mitad de estos profesionales se concentra en los hospitales y especialmente en los grandes hospitales que el Ministerio de Salud tiene en la capital, donde trabajan alrededor de 2 mil de ellos.
El médico Ariel Barrios disiente del viceministro Coma, y explica que “los colegas especialistas no quieren trabajar con pacientes COVID ni en esos lugares porque los sueldos son una miseria y el Ministerio de Salud no paga. Se tardan más en pagar que lo que el médico se tarda en contagiarse, en lo privado se gana y trabaja mejor”, dice el doctor de Zacapa.
Carlos Vásquez, médico residente, relata que al inicio sus superiores dejaron de atender sus labores en los hospitales y le tocó a la siguiente línea jerárquica de personal -“más joven”- crear protocolos y atender a los pacientes con COVID. “Cuando empezó la pandemia, lo primero que hicieron los jefes fue ponernos la responsabilidad a los residentes, nos dijeron: ‘hay COVID y por edad yo me voy, háganse grandes’, PUM! Y nos metieron al área. Pero eso no nos molestó porque estábamos de acuerdo en que ellos estaban en riesgo”, recuerda.

Salarios sin pagar o con retraso
No habían transcurrido ni dos meses desde que se detectó el primer contagio de coronavirus en Guatemala, cuando los médicos del hospital temporal en el Parque de la Industria ya expresaban descontento por las carencias de equipo y por el atraso de contratos y pagos. Las denuncias y protestas se mantuvieron durante todo el 2020, aún con un cambio de autoridades en el Ministerio de Salud y casos de médicos que fallecieron sin haber recibido sus pagos.
A más de un año de la emergencia sanitaria y, a pesar de los cientos de denuncias y procesos alrededor de los pagos a los médicos en primera línea, aún no se ha logrado pagar a todos. La remuneración económica es considerada uno de los principales problemas que han enfrentado los médicos, desde salarios atrasados, hasta bonos considerados “engañosos”.
La diputada de la bancada Semilla y ex ministra de Salud, Lucrecia Hernández, explica que al inicio de la pandemia “parecía que la situación no iba a durar tanto” y se establecieron sueldos competitivos porque el presupuesto del estado de calamidad lo permitía, pero cuando ya no se renovó, el monto de los fondos para salud se redujo.
“Luego del problema de los contratos de los doctores, y por lo que pasaron meses sin recibir honorarios, se acaba el Estado de Calamidad y pasan a ser remunerados como honorarios regulares. Ahí les redujeron los ingresos. Tenían contratos por tres meses, luego lograron que fueran por seis meses, pero esa inestabilidad generó incertidumbre y más estrés sobre el personal”, explica Hernández.
El viceministro Coma insiste en que este problema ya no es general y que los que hacen falta son casos específicos. Pero la defensora Zulma Calderón recalca que ninguno de los cinco hospitales temporales se encuentra al día con estos pagos.
Además, Calderón denuncia que “aunque el Ministerio de Salud determinó una tabla de salarios para las personas que están en las áreas COVID-19. En algunos hospitales no se están respetando estos salarios, han estado jugando con los montos y en algunos lugares son totalmente injustos”, asegura.
Preguntado al respecto, el viceministro Francisco Coma indica que es un tema que desconocía, e insiste que la situación de los contratos y de los salarios ya se regularizó con la tabla y, en todo caso, no es únicamente responsabilidad de la cartera de Salud:
“Sí el personal que está contratado, está contratado bajo partidas presupuestarias y la idea es que esos contratos van a ser honrados, pero recuerde que aquí hay un elemento importante y es la disponibilidad del dinero, que no depende del Ministerio Salud”, explica Coma.
Según Posadas, en un momento álgido de la pandemia el presidente y las autoridades de Salud ofrecieron un bono para reconocer el trabajo del personal encargado de atender pacientes con coronavirus. El incentivo se denominó “bono de riesgo” y consistió en un pago único de Q870.
“Recibir este bono fue como una burla, se sentía como que se burlaran de nuestro miedo, y a mí me hizo cuestionarme sobre mi trabajo, sobre lo que me estoy exponiendo. Y, la verdad, hasta me ponía a pensar: ‘¿mi trabajo vale esto?”, recuerdo Maryandre Posadas.

Un presupuesto inflado
Para atender la pandemia, el Ministerio de Salud recibió el mayor incremento presupuestario de la historia, pero esto no se ha traducido ni en hospitales mejor equipados ni en insumos de calidad ni personal de salud protegido.
Para combatir la crisis sanitaria, se le asignaron Q1 mil 546.6 millones dentro del programa “Atención por desastres naturales y calamidades públicas” además del presupuesto original aprobado para 2020. Según analistas del Instituto Centroamericanos de Estudios Fiscales (Icefi), “aunque a nivel global el MSPAS ejecutó el 86.5% de su presupuesto, cercano al promedio general de 89.7%, el análisis del detalle por programa revela anomalías serias”.
Los analistas de Icefi sostienen que los fondos asignados para la crisis sanitarias se presupuestaron a costa de recortar programas considerados esenciales como el de Infraestructura en salud, el de Recuperación de la salud y el de Prevención de la mortalidad de la niñez y de la desnutrición crónica, entre otros.
Desde Icefi, se muestran especialmente preocupados por los niveles de ejecución que reporta el Ministerio de Salud, los cuáles califican como “muy bajos aún en presupuestos reducidos”, ya que se refleja una ejecución nula en el programa de Infraestructura en salud, y solo el 46.9% en el programa de Prevención y Control de la Tuberculosis. “Si se calcularan (los montos ejecutados) con relación a los presupuestos iniciales, los porcentajes de ejecución en estos programas serían aún más bajos”, asegura el análisis de Icefi.
El recurso más valioso
Las supervisiones le dieron a Zulma Calderón la oportunidad de reconocer puntos favorables dentro de la atención hospitalaria que algunos pacientes con COVID-19 han recibido en el sistema de salud. Uno de los temas que resalta es el compromiso del personal de salud, más allá de la atención médica. “Hemos visto enfermeras y médicos luchando como no tienen idea por salvar no solo la vida de los pacientes, sino por hacerles también mucho más agradable la estancia”, cuenta Calderón.
Esto es algo que también admite el viceministro Francisco Coma, y en lo que asegura se ha puesto especial atención desde el Ministerio de Salud: “Creo que se ha vivido una situación de estrés enorme durante esta época y, sobre todo, para el personal de primera línea ha sido muy complicado y desgastante trabajar bajo mucho temor. Lo que genera un sentimiento complicado, por lo que ha habido un proceso de concientización en los distintos hospitales a efecto de poder brindar las mejores condiciones para todo el personal”.
Aunque los médicos, como Posadas, Barrios, Vásquez y los denunciantes de PDH, aseguran que no sienten ningún apoyo por parte de las autoridades.
Entre los esfuerzos por mejorar el período de hospitalización de los pacientes, que oscila entre los 10 y los 30 días en promedio, el equipo de la defensoría de la salud se encontró con personal de enfermería “haciendo té con hierbas, buscando ese respeto a la cultura de cada lugar”. Y también con situaciones de personal médico y de salud colocando mensajes en las paredes de los intensivos para motivar a los pacientes.
Ante la falta de horarios de visita y estadías largas, el personal de salud “ha logrado saltar estos obstáculos a través de herramientas tecnológicas como videollamadas con sus familiares en determinadas horas. Eso lo vimos en el hospital Roosevelt”, explica Calderón.
Todos los sistemas de salud en el mundo colapsaron con la llegada de este coronavirus. Pero enfrentar una pandemia con una estructura ya debilitada, es un reto que debe ir acompañado de responsabilidad ciudadana. Así expresa su frustración el médico, Ariel Barrios:
“Yo creo que (la población) se está dejando contagiar y morir, y nosotros nos sentimos impotentes porque seguimos viendo pacientes morir, en cada turno. Es muy frustrante que seguimos viendo casos con necesidad de respiración mecánica, sabiendo que por momentos tenemos medicamentos pero a veces no hay. Es muy frustrante ver a un gobierno que no le importa, a una población que no le importa y que nos toque cuidar a gente que no le importa”.
La pediatra Maryandre Posadas confirma que parte del esfuerzo de ser médico y curar a los pacientes es hacerles sentir cómodos, sobre todo cuando son niños. Y aseguró que su compromiso es con ellos: “Yo no voy a dejar de atender a mis pacientes, aunque haya días difíciles y las complicaciones sean la lucha de cada día, y aunque haya riesgo”.

